Laser trị liệu
Laser trị liệu là gì? Laser công suất cao có ưu điểm gì?
LASER trị liệu là viết tắt của cụm từ tiếng Anh “Light Amplification by Stimulated Emission of Radiation”. Nghĩa là “sự khuếch đại ánh sáng nhờ bức xạ cưỡng bức”. Lịch sử laser khởi đầu từ Albert Einstein, người đưa ra lý thuyết phát xạ cưỡng bức năm 1916. Công trình đầu tiên liên quan với khuếch đại bức xạ điện từ là MASER. Tức sự khuếch đại vi sóng (microwave), thay cho ánh sáng (light).
1. Lịch sử của LASER- Vật lý laser.
. Năm 1955, Basov và Prokhorov (Nga) cùng Townes (Mỹ) chỉ ra rằng có thể tạo phát xạ cưỡng bức tại vùng quang học. Tức vùng phổ sóng điện từ có năng lượng cao hơn vùng vi sóng rất nhiều. Công trình này đã tạo ra một cuộc chạy đua trong việc phát triển các thiết bị được gọi là maser quang học. Năm 1960, Theodore Maiman (Mỹ) chế tạo thành công một thiết bị dùng hồng ngọc tổng hợp làm môi trường phát xạ. Nhiều loại thiết bị khác cũng được xuất hiện ngay sau đó. Tuy nhiên cho tới năm 1965, thuật ngữ laser mới được dùng phổ biến thay cho thuật ngữ maser quang học. Mặc dù vẫn được xem là tương đối mới, nhưng laser có ứng dụng rộng rãi trong công nghiệp, quân sự, khoa học, y học và trong cuộc sống hàng ngày. Chương này cung cấp một tổng quan về ứng dụng các laser công suất thấp trong điều trị như một phần của chuyên ngành vật lý trị liệu – phục hồi chức năng.
2. Nguyên lý tạo ra tia laser- Vật lý laser.
Ánh sáng là dạng năng lượng điện từ có bước sóng nằm trong khoảng 100 và 10.000 nm thuộc phổ sóng điện từ. Ánh sáng nhìn thấy nằm trong khoảng từ 390 nm (tím) tới 760 nm (đỏ). Ngoài vùng đỏ của phổ nhìn thấy là vùng hồng ngoại rồi vi sóng. Còn dưới vùng tím là tia tử ngoại, rồi tới tia X, tia gamma và tia vũ trụ. Năng lượng ánh sáng được truyền đi dưới dạng sóng theo từng “bó năng lượng” rất nhỏ, gọi là photon. Mỗi photon chứa một năng lượng xác định phụ thuộc vào bước sóng (màu sắc) của nó theo hệ thức Planck E = hn = hc/l. Trong đó h là hằng số Planck, c, n và l là tốc độ, tần số và bước sóng ánh sáng.
2.1. Phát xạ tự phát – Vật lý laser.
Nguyên tử là phần tử nhỏ nhất của một nguyên tố còn giữ được các thuộc tính của nguyên tố đó. Nguyên tử gồm proton (tích điện dương) và neutron (trung hòa) trong nhân. Và các điện tử (tích điện âm) quay xung quanh trên các trạng thái dừng. Ở đó chúng không hấp thụ hoặc phát xạ năng lượng (tiên đề về các trạng thái dừng của Bohr). Bình thường electron nằm ở trạng thái có năng lượng cực tiểu. Tức trạng thái nền (theo nguyên lý cực tiểu năng lượng, đó là trạng thái bền nhất). Nó rời khỏi trạng thái này khi và chỉ khi nhận năng lượng đủ để nhảy lên một trạng thái kích thích có năng lượng cao hơn. Ta nói electron đã hấp thụ năng lượng. Tuy nhiên, cũng do nguyên lý cực tiểu năng lượng. Sau một thời gian nhất định, electron sẽ chuyển về trạng thái dừng (hoặc một trạng thái có năng lượng nhỏ hơn, tức bền hơn). Và phần dư năng lượng sẽ phát xạ dưới dạng một lượng tử năng lượng (photon). Đó là sự phát xạ tự phát, một quá trình tự thân, nói chung không phụ thuộc vào các yếu tố môi trường (hình 9.1).
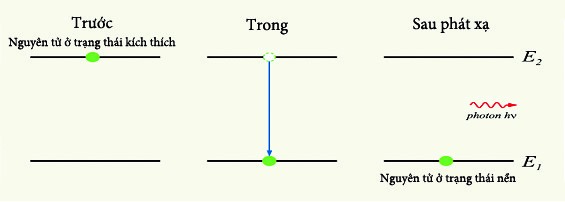
2.2. Phát xạ cưỡng bức và sự khuếch đại ánh sáng – Vật lý laser.
Ngược với phát xạ tự phát nói trên là phát xạ cưỡng bức, khi electron, và do đó nguyên tử, đang ở trạng thái kích thích thì bị một photon tới va chạm, khiến electron bị “cưỡng bức” chuyển ngay về trạng thái nền. Khi đó nguyên tử cũng phát xạ một photon như khi phát xạ tự phát. Trong khi photon tới, do va chạm đàn hồi, nên không thay đổi năng lượng mà chỉ đổi hướng. Kết quả là ta thu được hai photon, một là nguyên nhân, một là kết quả của quá trình phát xạ (cưỡng bức). Đó cũng chính là sự khuếch đại ánh sáng. Vì một photon tới đã tạo ra hai photon kết quả (hình 9.2).
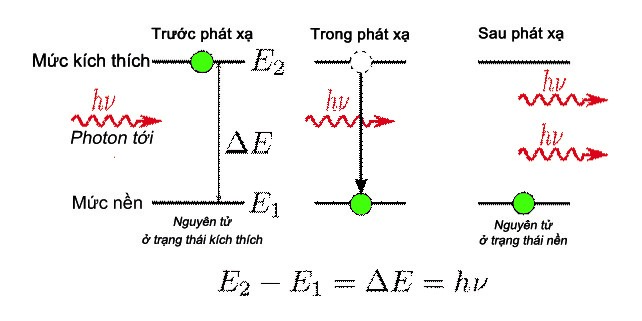
3. Sơ đồ thiết bị laser trong vật lý laser.
Quá trình tạo sự khuếch đại ánh sáng bằng bức xạ cưỡng bức. Tức tạo laser, nói trên có thể thực hiện trong một thiết bị laser, bao gồm các thành phần như sau (hình 9.3):
3.1. Hoạt môi:
Môi trường phát ánh sáng laser. Nó có thể là dạng vật liệu bất kỳ: rắn, lỏng, khí hoặc plasma.
3.2. Buồng cộng hưởng quang học:
Dùng để chứa hoạt môi. Nó có các bề mặt phản xạ để phản xạ photon và định hướng chùm laser. Với laser khí, chẳng hạn helium-neon, đó là hệ gồm hai gương song song, một gương phản xạ toàn phần, một gương phản xạ một phần.
3.3. Nguồn bơm:
Nguồn cung cấp năng lượng để nguyên tử hoạt môi nhảy lên trạng thái kích thích. Tạo điều kiện cho sự cưỡng bức xảy ra. Nó có thể là nguồn điện, đèn nháy hoặc một loại laser khác, phụ thuộc vào bản chất của hoạt môi.

Khi nhận năng lượng từ nguồn bơm, ban đầu nguyên tử nhảy lên trạng thái kích thích rồi phát xạ photon theo cơ chế tự phát. Các photon này có thể phản xạ trên hệ gương để quay trở lại hoạt môi. Và đóng vai trò photon tới đối với các nguyên tử đang ở trạng thái kích thích khác. Quá trình phát xạ cưỡng bức xảy ra, với số lượng photon tăng theo cấp số nhân. Các photon này tiếp tục đóng vai trò cưỡng bức cho đến khi số photon được tạo ra đủ lớn để thoát khỏi buồng cộng hưởng qua gương phản xạ một phần. Theo định nghĩa chùm sáng đó chính là laser.
4. Đặc tính của laser- Vật lý laser.
Do được tạo ra như trên, ánh sáng laser có các đặc trưng nổi bật như sau:
4.1. Tính trực chuẩn:
Vì chỉ những photon đập vuông góc với các mặt phản xạ mới góp phần tạo laser. Nên chùm laser có độ song song rất cao hoặc độ tản tia rất thấp. Có loại laser có góc mở chỉ vài ba giây góc (1’’ = 1o/3600), tức hầu như không tản mát. Đó là lý do chùm laser có thể chiếu lên mặt trăng để xác định khoảng cách từ trái đất tới mặt trăng với sai số chỉ vài mét. Trong y học, đặc tính này giúp dễ dàng tập trung chùm laser vào một diện tích tổ chức đủ nhỏ và tạo ra một mật độ công suất đủ lớn để gây tác dụng (chẳng hạn nhờ một thấu kính hội tụ). Vì thế laser công suất chỉ vài watt đã có thể dùng trong phẫu thuật.
4.2. Tính đơn sắc:
Một chùm sáng gồm vô số các photon bao giờ cũng có các bước sóng cực đại và cực tiểu. Hiệu số Dl = lmax – lmin đặc trưng cho độ đơn sắc của chùm sáng. Dl càng nhỏ chùm sáng càng đơn sắc và ngược lại. Laser có độ đơn sắc rất cao khi Dl đạt tới 0,01 nm. Tức gấp khoảng 100 lần độ đơn sắc của chùm sáng sáng thông thường qua hệ kính lọc hiện đại nhất. Vì các phân tử sinh học có một số bước sóng hấp thụ đặc trưng nên nếu chế tạo được loại laser thích hợp. Ta có thể tác động chọn lọc lên các hệ sinh học, thậm chí ở mức phân tử. Chẳng hạn bước sóng 585 nm được dùng để điều trị u máu. Vì đó là bước sóng hấp thụ đặc trưng của oxyhemoglobin, chứ không phải của melanin (hình 9.4 và 9.5).
4.3. Độ chói phổ:
Là tỷ số của công suất phát P và độ đơn sắc Dl. Nên độ chói phổ của laser rất cao. Chẳng hạn laser helium-neon công suất 1 mW cũng có độ chói phổ lớn hơn mặt trời hàng vạn lần. Điều đó cho phép laser không chỉ tác động đến từng loại phân tử sinh học. Mà số photon tại bước sóng đặc trưng đó còn đủ lớn để gây hiệu ứng mong muốn.
4.4. Tính kết hợp:
Với các photon có cùng bước sóng (hoặc khác nhau không đáng kể) và đồng pha. Laser là loại ánh sáng có tính kết hợp cao. Vì thế khi tác động lên vùng tổ chức đích, các photon laser gây tác động tương hỗ, cộng hưởng, chứ không triệt tiêu nhau.


5. Các loại laser- Vật lý laser.
5.1: Phân loại theo vật liệu
Laser được phân loại tùy theo bản chất vật liệu đặt giữa các bề mặt phản xạ. Có đến hàng ngàn loại laser, với hoạt môi bao gồm tinh thể và thạch anh (chất rắn), khí và excimer, chất bán dẫn, chất màu lỏng và chất hóa học.
A. Laser tinh thể:
Điển hình là laser ruby tổng hợp (oxide nhôm và chromium) và laser Nd:YAG (neodymium, ytrium, nhôm và garnet). Vật liệu tổng hợp thường được dùng vì có độ tinh khiết cao, điều kiện quan trọng để phát laser.
B. Laser khí:
Được phát triển năm 1961, ngay sau laser ruby. Phổ biến là các laser HeNe (helium – neon), argon và CO2. HeNe là loại laser khí công suất thấp duy nhất tại Mỹ được nghiên cứu để ứng dụng trong điều trị.
C. Laser bán dẫn hoặc laser diode:
Xuất hiện năm 1962. Laser GaAs (gallium arsenide) là loại đầu tiên được chế tạo và là loại công suất thấp thứ hai được triển khai nghiên cứu trong y học tại Mỹ.
D. Laser lỏng:
Trong vật lý laser, Laser lỏng được gọi là laser màu vì hoạt môi là chất màu hữu cơ. Thay đổi tỷ lệ hỗn hợp các chất màu, bước sóng laser sẽ thay đổi.
Laser hóa học thường có công suất rất cao và được dùng trong quân sự.
5.2. Phân loại theo công suất.
Trong vật lý laser người ta phân chia laser thành laser công suất thấp và laser công suất cao. Tùy thuộc vào năng lượng mà nó chuyển tải.
A. Laser công suất thấp:
Việc dùng laser công suất thấp (laser “lạnh” hoặc “mềm”) để chữa vết thương và giảm đau là một lĩnh vực còn tương đối mới. Những laser này có công suất cỡ mW và gây tác động quang hóa (kích thích sinh học, do quang năng của laser biến thành hóa năng của các phản ứng trong cơ thể). Hơn là quang nhiệt và quang cơ, trên tổ chức sinh học. Cho đến nay, laser công suất thấp đã được dùng trong y học tại châu Âu được khoảng gần 50 năm. Tại Mỹ khoảng 25 năm và tại Việt Nam khoảng 30 năm. Nó được ứng dụng chủ yếu để điều trị đau, tổn thương gân và dây chằng, viêm khớp, phù nề, tổn thương mô mềm, loét và vết bỏng hoặc hạn chế tạo sẹo. Các kỹ thuật laser châm cũng cần được nhắc đến. Nhất là khi đại dịch AIDS đang hoành hành trên toàn thế giới.
B. Laser công suất cao:
Laser công suất cao còn được gọi là laser nhiệt vì tác dụng nhiệt mà nó sinh ra. Chúng được dùng trong nhiều chuyên khoa y học nhờ tác dụng bay hơi tổ chức (tác dụng cắt) và quang đông. Công suất phát laser tối đa lên tới một vài chục Watt (W), cao hơn từ 30-50 lần so vói laser công suât thấp truyền thống. Nhờ công suất phát laser cao nên tia laser có khả năng xuyên thấu tới gần như bất kỳ độ sâu nào của cơ thể (công suất 12W cho phép tỷ lệ hấp thu tối ưu và kích thích hiệu quả các thụ thể đau ở độ sâu lên tới 12cm). Điều này đem lại cho laser cường độ cao khả năng kích thích và chữa lành bất cứ điểm đau nào trong cơ thể. Việc sử dụng laser dạng xung với bước sóng gần 1000nm (980nm, 1064nm) còn tạo ra sóng quang cơ trong mô dưới da. Kích thích quang cơ học này ức chế cảm giác đau và mang lại hiệu quả giảm đau tức thì.
Như vậy, có thể nói tác dụng tổng quát chung của Laser cường độ cao là sự kêt hợp giữa hiệu ứng kích thích sinh học và hiệu ứng kích thích quang cơ học tại mô đích, giúp kích thích vi tuần hoàn cục bộ, hồ trọ dần lưu bạch huyêt ớ vùng bệnh lý và giảm đau hiệu quả hơn so với các laser trong nhóm công suất thấp nói chung.
Việc kết hợp công suất cao cùng lựa chọn đúng bước sóng cho phép tia laser xuyên sâu vào mô tốt hơn, trong khi đó hiệu ứng kích thích sinh học giúp đây nhanh quá trình làm lành và tái tạo mô. Liệu pháp laser cường độ cao thuộc nhóm không xâm lấn và dễ dàng đạt được mục đích điều trị với bất kỳ điểm đau nào trên cơ thể và mang lại hiệu quả điều trị cho các tổn thương cấp cũng như mạn tính.
- Ưu điểm nội bật của laser công suất cao ứng dụng trong điều trị bao gồm:
- Không giới hạn độ xuyên sâu.
- Thời gian trị liệu ngắn.
- Hiệu quả giảm tức thì.
- Phạm vi chỉ định rộng từ tổn thương cấp tính đến mạn tính.
- Người bệnh cảm thấy rất thoải mái trong quá trình điều trị.
Máy laser công suất cao Luxmaster nổi bật với nhiều tính năng hiện đại, phù hợp cho phòng khám,bệnh viện, cơ sở y tế điều trị vật lý trị liệu phục hồi chức năng.
Tác dụng của laser trị liệu – laser chiếu ngoài
Đây là kỹ thuật đơn giản và phổ biến nhất trong số ba kỹ thuật ứng dụng laser công suất thấp trong điều trị. Ưu điểm của nó là tác dụng tốt tại các tổn thương bề mặt và nông (độ sâu 3 – 5 cm). Nhược điểm của nó là các tổn thương sâu hoặc rối loạn hệ thống, chẳng hạn cao huyết áp nguyên phát.
Tác dụng nổi bật nhất của laser trị liệu là giảm đau và lành vết thương, mặc dù cơ chế chính xác còn chưa được hiểu rõ. Nhiều tác dụng sinh lý đã được đề xuất, bao gồm tăng tổng hợp collagen, giảm nhiễm khuẩn (do kích thích miễn dịch), tăng tạo tân mạch, giảm phù nề, giảm đau hoặc kháng viêm. Tác dụng trên các vết thương hoặc loét lâu và không lành đã tạo nên sự chú ý đặc biệt tới kỹ thuật (hình 9.10).
Nghiên cứu thực nghiệm và lâm sàng cho thấy, liều lượng hoặc mật độ năng lượng tối ưu của hiệu ứng kích thích sinh học nằm trong khoảng 1 – 4 J/cm2. Dưới ngưỡng này, hiệu ứng thể hiện không thật rõ ràng; còn với liều vượt ngưỡng, nhất là khi đạt tới 10 J/cm2 , hiệu ứng đảo ngược thành ức chế sinh học (nguyên lí Arndt-Schultz). Đó chính là cơ sở để tính toán thời gian chiếu đối với một laser cụ thể, tức có công suất phát và diện tích chùm tia xác định (thí dụ 9.1).
Tác dụng làm lành vết thương của laser trị liệu – laser chiếu ngoài
Khi các hệ laser đầu tiên xuất hiện, người ta biết ngay rằng laser công suất cao có thể phá hủy hoặc bốc bay tổ chức. Tuy nhiên có rất ít thông tin về tác dụng của liều lượng thấp (<10 J/cm2) từ các laser công suất thấp lên đối tượng sinh học. Mester (Hungary) là người đầu tiên tiến hành hàng loạt nghiên cứu trên hai loại laser vùng nhìn thấy: laser ruby, bước sóng 694,3 nm, và laser HeNe, bước sóng 632,8 nm. Trên tế bào người nuôi cấy in vitro, sự phân chia nguyên bào sợi gia tăng rõ rệt dưới tác dụng của laser. Dẫn tới tăng sản xuất các tổ chức liên kết. Abergel và cộng sự, 1987, dùng HeNe và GaAs bước sóng 904 nm chiếu nguyên bào sợi da người nuôi cấy đã làm lượng procollagen tăng gấp ba lần.
Tác dụng thể hiện rõ nhất sau 3 – 4 lần chiếu hơn là chiếu một lần. Nghiên cứu các mẫu tổ chức chứng tỏ, không chỉ lượng nguyên bào sợi và các cấu trúc collagen tăng trưởng. Mà cả vật liệu nội bào và kích thước ti thể cũng tăng. Hơn nữa nghiên cứu hình thái học cho thấy. Các tế bào không bị phá hủy hoặc thương tổn dưới tác động của laser công suất thấp. Chuyển hóa tế bào, nhất là hoạt tính ADN và ARN, cũng được lưu tâm nghiên cứu. Nhờ kỹ thuật đánh dấu phóng xạ, thấy laser gia tăng tổng hợp axit nhân và phân chia tế bào. Và sự tăng collagen là do những biến đổi ở mức sao chép. Trong một nghiên cứu năm 1971, Mester tạo các vết thương cơ học và bỏng trên lưng chuột nhắt.
Những vết thương tương tự trên cùng động vật được dùng để đối chứng. Trong khi vết thương thực nghiệm được chiếu laser ruby với các mức liều khác nhau. Mặc dù không có sự khác nhau về hình thái giữa hai loại vết thương. Nhưng vết thương chiếu laser lành nhanh hơn rõ rệt. Nhất là với liều 1 J/cm2. Hơn nữa chiếu lặp hiệu quả hơn chiếu một lần.
Nhiều nghiên cứu khác đã được tiến hành sau đó, với kết quả trái ngược nhau. Tuy nhiên Mester, 1985, đã chỉ ra rằng, tác dụng hệ thống mang tính gián tiếp có thể là lời giải đáp. Với mức liều laser thích hợp, không chỉ vết thương được điều trị. Mà cả các vết thương không được can thiệp trên cùng một động vật cũng lành nhanh hơn bình thường. Tuy nhiên chưa rõ đó là kết quả của cơ chế thể dịch. Tăng tuần hoàn hoặc kích thích miễn dịch.
Tác dụng Tăng sức căng của laser trị liệu – laser chiếu ngoài
Tăng sức căng vết thương khi chiếu laser là kết quả thường được thông báo. Giảm kích thước vết thương, tổng hợp collagen và tăng sức căng là các chức năng của nguyên bào sợi. Và thể hiện rõ nhất trong giai đoạn lành vết thương đầu tiên. Theo dõi các giai đoạn sửa chữa cho thấy, vết thương được chiếu laser có sức căng lớn hơn rõ rệt. Đặc biệt trong 10 – 14 ngày đầu tiên sau chấn thương. Laser HeNe liều 1,1 – 2,2 J/cm2 cho kết quả rất tốt khi chiếu ngày hai lần hoặc hai ngày một lần. Tăng sức căng tương ứng với mức collagen tăng cao.
Tác dụng đáp ứng miễn dịch của laser trị liệu – laser chiếu ngoài
Những nghiên cứu trên dẫn tới giả định rằng, chiếu laser có thể tăng sửa chữa các tổn thương da và mô liên kết. Nhưng cơ chế tác dụng chưa rõ. Phân tích hóa sinh và kỹ thuật đồng vị phóng xạ đã được dùng để khám phá tác dụng miễn dịch của ánh sáng laser trên tổ chức người nuôi cấy. Chiếu laser làm tăng khả năng thực bào của bạch cầu. Do đó tăng khả năng diệt khuẩn. Nghiên cứu trên E-coli, loại khuẩn đường ruột phổ biến trên người. Cho thấy chiếu laser ruby vừa tăng phân chia tế bào. Vừa diệt khuẩn do tăng khả năng thực bào của bạch cầu.
Mester cũng khẳng định tác dụng miễn dịch của laser ruby, HeNe và argon. Đặc biệt, quan sát thấy tác dụng kích thích trực tiếp lên hoạt tính các bạch huyết bào T và B. Một hiện tượng phụ thuộc đặc trưng vào công suất và bước sóng laser.
Laser HeNe và argon cho kết quả rõ nhất, với liều nằm trong khoảng 0,5 – 1 J/cm2. Trelles, 1987, cũng kết luận tương tự sau các nghiên cứu in vitro và in vivo, và nhấn mạnh rằng, dùng laser kết hợp kháng sinh cho kết quả hơn hẳn từng trị liệu riêng biệt.
Với niềm tin trước hết không gây hại và sau đó có tác dụng thực sự, laser công suất thấp được dùng trong điều trị từ những năm 1960. Tại Hungary, Mester điều trị loét không liền kháng trị bằng laser HeNe và argon (488 nm), với liều lượng thay đổi nhưng không quá 4 J/cm2. Trong số 1125 bệnh nhân, 875 khỏi hoàn toàn, 160 cải thiện và 85 không đáp ứng điều trị. Các vết thương, khác nhau về bệnh nguyên, cần trung bình 12 – 16 tuần để lành. Trelles cũng đưa ra nhiều số liệu hứa hẹn về lâm sàng, khi dùng laser HeNe và GaAs điều trị loét, gãy xương không liền và tổn thương do héc-pet.
Tại Mỹ, Goria và đồng sự điều trị vết thương không liền bằng laser GaAs xung 1000 Hz với thời gian 10 giây/cm2, đầu laser cách bề mặt vết thương 5 mm. Qui trình này được dùng kết hợp với kỹ thuật tắm xoáy làm sạch vết thương hàng ngày hoặc ngày hai lần và cho kết quả tốt, dù số liệu chưa được xử lý thống kê. Nhóm tác giả này cho rằng chiếu laser GaAs ba lần một tuần sẽ cho kết quả tốt.
Tác dụng đáp ứng viêm của laser trị liệu – laser chiếu ngoài
Sinh thiết vết thương thực nghiệm nhằm khảo sát hoạt tính prostaglandin để xác định tác dụng của laser lên quá trình viêm đã được nhiều nhóm nghiên cứu tiến hành. Giảm prostaglandin PGE2 là giả thuyết để giải thích tác dụng giảm phù nề của laser. Khi viêm, prostaglandin gây dãn mạch, tăng tiết dịch vào mô trung gian. Giảm prostaglandin giúp giảm nguyên nhân gây phù nề. Với laser HeNe liều 1 J/cm2, trong 4 ngày đầu tiên, cả hai loại PGE và PGF đều tăng, nhưng qua 8 ngày, PGE2 giảm trong khi PGF2 alpha tăng. Cũng thấy sự tăng tạo mao mạch trong giai đoạn này. Điều đó cho thấy, mức prostaglandin chịu ảnh hưởng của laser; và những thay đổi đó chứng tỏ mức viêm cấp đã giảm đi rõ rệt.
Tác dụng trên mô sẹo của laser trị liệu – laser chiếu ngoài
Khảo sát vết thương sau lành bằng thăm khám lâm sàng được tiến hành trong hầu hết các nghiên cứu. Nói chung, vết thương chiếu laser ít tổ chức sẹo hơn và thẩm mỹ hơn. Nghiên cứu hình thái học cho thấy, chúng được biểu mô hóa tốt hơn và ít dịch hơn.
Với bỏng, chiếu laser tạo cấu trúc collagen đều đặn và sẹo nhỏ hơn. Trelles chiếu các vết bỏng độ ba ở lưng chuột nhắt bằng GaAs và HeNe và thấy chúng lành nhanh hơn. GaAs cho kết quả tốt hơn vì thấm sâu hơn. Cũng thấy tăng tuần hoàn do tân tạo mạch máu ở trung tâm vết thương so với đối chứng. Tổ chức vùng mép vết thương vẫn sống. Nói chung đến nay chưa thấy thông báo về tác dụng xấu của laser trong điều trị vết thương.
Tuy những nghiên cứu RCT cần được tiến hành để xác định mối tương quan giữa hiệu ứng và liều lượng. Nhưng laser gây được ấn tượng rằng, chúng tạo hiệu ứng kích thích sinh học trừ khi liều quá cao. Từ mức 8 – 10 J/cm2 trở lên. Hiệu ứng không thể hiện trên tổ chức sinh học bình thường và khi vượt ngưỡng liều lượng nói trên, có thể thấy các hiệu ứng ức chế (nguyên lí Arndt-Schultz).
Tác dụng Điều trị đau của laser trị liệu – laser chiếu ngoài
Laser cũng hiệu quả trong giảm đau, thường qua tác dụng trên thần kinh ngoại biên. Rochkind và đồng sự, 1987, tạo tổn thương cấp trên thần kinh chuột cống và điều trị bằng laser HeNe 10 J/cm2 bằng kỹ thuật qua da dọc thần kinh hông. Thế hoạt động do kích thích điện được đo dọc thần kinh tổn thương và được so sánh với nhóm chứng trong 1 năm. Trong 20 ngày đầu tiên, biên độ điện thế nhóm laser lớn hơn nhóm chứng 43%. Sau 1 năm, mọi dây thần kinh chiếu laser đều có điện thế bằng hoặc lớn hơn điện thế trước tổn thương. Trong khi nhóm chứng vẫn còn trong quá trình hồi phục.
Tác dụng của laser HeNe lên thời gian tiềm thần kinh cảm giác ngoại biên đã được Snyder-Mackler và Bork. 1988, khảo sát bằng nghiên cứu mù đôi. Chiếu dây thần kinh bề mặt bằng liều laser nhỏ làm giảm rõ rệt tốc độ truyền của thần kinh cảm giác và do đó làm giảm đau. Các cơ chế giảm đau khác có thể là do vết thương đang lành. Tác dụng kháng viêm, tác động lên thần kinh tự động và đáp ứng thể dịch thần kinh (serotonin, norepinphrine) do kích thích hệ ức chế đau li tâm.
Đau mạn thường được điều trị bằng GaAs và HeNe. Với kết quả tốt cả trên thực nghiệm và lâm sàng. Walker, 1983, tiến hành nghiên cứu mù đôi và thấy laser HeNe có tác dụng giảm đau so với nhóm điều trị giả. Khi vị trí bề mặt của các dây thần kinh hoặc vùng đau được chiếu laser. Bệnh nhân thấy cảm giác đau giảm nên ít dùng thuốc hơn. Điều đó chứng tỏ laser cho kết quả dương tính. Dù việc điều khiển đau rất khó đo lường khách quan.
Tác dụng của Laser trị liệu trong gãy xương
Laser cũng được dùng để điều trị các cấu trúc mô liên kết khác như xương và sụn khớp. Trong đó laser GaAs thích hợp hơn vì có khả năng thấm sâu trung bình đến 5cm. Muốn dùng laser HeNe thì phải có quang sợi đặc biệt để chiếu qua da hoặc dùng kỹ thuật ngoại khoa bọc lộ vùng tổ chức bệnh lý.
Qui trình điều trị của Laser trị liệu
Nghiên cứu đã chỉ ra một số mức mật độ năng lượng thích hợp. Như đã nói ở trên, vùng mật độ 1 – 4 J/cm2 thường được nhắc đến từ nghiên cứu của Mester. Tuy nhiên, với laser GaAs chế độ xung, giá trị có thể thấp hơn nhiều do laser xung có hiệu quả cao trong việc tăng nhiệt cục bộ trong phạm vi quang thụ thể (xem phần 9.2.2). Ngoài ra mật độ đối với quá trình cấp tính thường thấp hơn nhiều so với quá trình mạn tính. Saliba và Foreman-Saliba, 2002, đề nghị giá trị 0,05 – 0,5 J/cm2 và 0,5 – 3 J/cm2 cho các quá trình cấp và mạn tính. Nói chung tác dụng sinh học phụ thuộc chủ yếu vào liều lượng. Tuy loại laser cũng không thể bỏ qua.
Trong các tài liệu đã công bố, ít thấy sự khác nhau giữa laser HeNe và GaAs. Mặc dù độ xuyên sâu của chúng khác nhau rõ rệt. Điều đó dẫn tới gợi ý, có lẽ hiệu ứng toàn thân quan trọng hơn tác dụng tại chỗ. Tùy thuộc vào không gian địa lý mà mức công suất laser khác nhau đáng kể. Chẳng hạn tại Mỹ, nó có giá trị tương đối nhỏ, khoảng vài mW với HeNe và dưới 1 mW với GaAs. Trong khi tại châu Âu, nó lớn tới hàng trăm mW, nhất là với laser chùm. Nói chung 3 – 6 lần điều trị đầu tiên là cần thiết để biết laser có hiệu quả với một tổn thương cụ thể hay không.
Mặc dù công suất cao là cần thiết để giảm thời gian chiếu, nhưng cần tránh sự quá liều. Nguyên lí Arndt-Schultz (cho rằng liều cao hơn chưa chắc tốt hơn) rất thích hợp với laser trị liệu. Vì thế khi dùng liều lớn, cần chiếu cách ngày. Nếu đạt mức plateau (hiệu ứng cực đại), cần giảm tần suất chiếu hoặc ngừng hẳn trong khoảng thời gian 1 – 3 tuần trước khi tái điều trị.
Qui trình điều trị đau của Laser trị liệu
Laser công suất thấp có thể dùng theo nhiều cách để điều trị đau cấp và mạn tính. Sau khi tìm hiểu bệnh sử, toàn bộ vùng tổn thương cần được chiếu laser với liều lượng thích hợp. Bảng 9.2 dưới đây đưa ra một số chỉ định cụ thể. Lưu ý đây là các tham số tại Mỹ, nên liều lượng có thể nhỏ hơn tại các nơi khác. Khi chiếu điểm trigger, quang sợi hoặc đầu phát laser cần giữ vuông góc với bề mặt da (định luật cosine). Với cấu trúc đặc biệt, chẳng hạn dây chằng. Đầu laser cần tiếp xúc da và vuông góc với tổ chức được chiếu. Khi điều trị khớp, người bệnh cần được đặt tại tư thế sao cho bức xạ laser có thể truyền tới các vùng trong khớp.
Tác dụng laser giảm đau có thể tăng cường nếu kết hợp với kích thích điện. Đôi khi bệnh nhân thấy đau tăng sau một vài lần điều trị. Đó là phản ứng bình thường của cơ thể (hiện tượng xuất phát giả). Cần tiếp tục liệu trình điều trị để xác định chính xác xem laser có hiệu quả trong trường hợp đó hay không.

Qui trình điều trị vết thương của Laser trị liệu
Các chấn thương thường gặp như bầm dập, sưng nề… thường được điều trị bằng laser để gia tốc quá trình sửa chữa và giảm nhiễm khuẩn. Vết thương cần được vệ sinh, nếu dịch tiết nhiều cần chiếu tại ngoại vi vết thương, vì laser sẽ bị dịch hấp thụ. Các vết thương trên mặt cũng có thể điều trị, nhưng cần tránh chiếu laser trực tiếp vào mắt. Nguy cơ tổn thương võng mạc từ laser công suất thấp tuy ít gặp nhưng không thể bỏ qua.
Qui trình điều trị sẹo của Laser trị liệu
Cần nhớ rằng, laser trị liệu chỉ tác dụng lên tổ chức bệnh lí, chứ không gây tác động trên mô lành. Sẹo phì đại có thể điều trị bằng laser nhờ hiệu ứng kích thích sinh học. Đau và phù nề đi kèm sẹo cũng có thể được chỉ định. Các sẹo dầy thường có hệ mạch biến đổi khiến sự lan truyền laser khó kiểm soát, nên thường chiếu tại vùng ngoại vi hơn là chiếu trực tiếp trên sẹo.
Qui trình điều trị viêm và nề của Laser trị liệu
Cơ chế cơ bản của laser trong kiểm soát nề và kháng viêm là giảm các chất trung gian gây viêm như kinin, histamine và prostaglandin. Khi đó sự ổn định nội môi của cơ thể được duy trì nên đau và phù nề giảm. Ngoài ra laser còn tối ưu hóa tính thấm màng tế bào, yếu tố điều hòa các áp suất thủy tĩnh và thẩm thấu trong và ngoài tế bào. Do đó dòng dịch thoát ra vùng ngoại bào giảm. Nói chung laser thường được chiếu cách vùng với các tổn thương kích thước lớn. Ngoài ra có thể dùng các kỹ thuật châm cứu và nội mạch.
Theo dõi Công Nghệ Y Khoa MDT để năm bắt những thông tin về các phương pháp vật lý trị liệu mới tốt nhất, an toàn nhất. Chúng tôi chuyên cung cấp những dòng sản phẩm Vật Lý Trị Liệu Phục Hồi Chức Năng chuyên dùng cho bệnh viện, phòng khám, liên hệ ngay để có được mức giá ưu đãi nhất.